一、糖尿病与肺结核病
糖尿病与肺结核发现的先后顺序,几乎所有文献报告都雷同。糖尿病发现先于肺结核者占大多数,两者同时发现其次,肺结核先发病于糖尿病最少。从理论上讲,糖尿病应在诊断为活动性肺结核之前发病。少数病人肺结核发病先于糖尿病,后者常为隐性糖尿病,由于结核病活动及其治疗而促发成为显性糖尿病。
1.糖尿病对结核病的影响:糖尿病的糖代谢失调是促发结核病的主要机制,并导致结核病迅速恶化。血糖水平高者结核病的发病率显著高于较血糖水平低者。
2.肺结核对糖尿病的影响:活动性病灶进展的结核病能促使糖尿病糖代谢紊乱,并使血糖难以控制。

二、艾滋病与结核病
艾滋病(AIDS)是世界性传染病,蔓延速度之快令人震惊,它在短短的十多年时间席卷五大洲156个国家、地区,夺走了数以百万人的生命,以不可扼制之势威胁着全球人的健康,人们称之为“当代瘟疫”、“超级肿瘤”。
艾滋病的流行和由艾滋病所引起人类免疫缺陷病毒(HIV)感染容易合并结核这一事实,引起当地各国的关注。结核菌感染主要介导细胞性免疫,结核菌感染是否存在和消失,主要取决于细胞性免疫健全与否。由于HIV感染具有破坏免疫系统的能力,因此细胞对结核分歧杆菌抗原应答能力严重受限,结核菌是免疫扼制下的条件致病菌,所以HIV感染就成为导致结核病内源性复燃或外源性再感染的最大危险因素。HIV/AIDS流行结果,使发达国家本已接近控制的结核病开始回升,在发展中国家使本来下降较慢的结核病下降停滞或出现回升。
三、矽肺结核
矽肺结核是矽肺与结核两种病共存的复合病变,因此临床表现要比单纯矽肺或单纯结核要严重得多机体吸入的生产性粉尘(矽尘)不仅能促使肺组织纤维化,还能促进结核的渗出过程。粉尘与结核菌这两者中谁占主导地位则取决于粉尘中游离二氧化硅含量;结核杆菌毒力;机体的营养状况和免疫功能,包括机体对粉尘和结核杆菌的生物学反应等多种因素影响,因此矽肺结核发病处于不同阶段,其临床症状就不一样。矽肺结核处于结核播散,空洞形成时,则临床以结核中毒症为主,如结核病变较局限,而矽肺进展成大块纤维化,则临床以肺心病、慢性呼衰为主。
矽肺结核的X线千变万化,与很多肺部疾病有相似之处需做鉴别,在临床实践中需鉴别的有单纯肺结核、单纯矽肺,肺癌和肺部慢性炎症等病变。

四、妊娠结核病
1.保留妊娠的指征:目前由于强有力的抗结核化疗的推进与广泛应用,且化疗治疗妊娠结核病可取得很好的疗效,因而对普通病情的孕妇提倡尽可能给予保留妊娠。下列情况者属保留妊娠指征:①单纯肺结核,无肺外结核患者;②无或仅有轻微妊娠反应者;③初治肺结核,或复治肺结核,但无明显耐药;④尚未育子女的高龄初产妇,可在呼吸病科(结核科)与妇产科医师严密监测及强有力化疗情况下保留妊娠;⑤心、肝、肾无严重并发症,能耐受妊娠、自然分娩或剖宫产手术者。
2.中止妊娠的指征:目前虽已不提倡常规的治疗性流产来中止妊娠,但对重症结核病者仍必须予以中止妊娠。中止妊娠的指征:①肺结核合并有肺外结核,且需长期治疗者;②重症活动性结核病,且病变广泛,如慢性纤维空洞型肺结核,毁损肺等;③MDR-TB感染者; !④严重妊娠反应且治疗无效者;⑤结核病伴有心、肝、肾功能不全,不能耐受妊娠、自然分娩、或剖宫产术;⑥肺结核合并反复咯血;⑦HIV感染或AIDS妊娠并发结核病;⑧糖尿病妊妇合并结核病。对于已知有重症结核病妇女,一定要尽力劝其避孕。活动性肺结核妇女也应在治疗病情稳定后再妊娠较为适宜。重症肺结核等属中止妊娠范围的妇女,一旦妊娠则应在头3个月内中止妊娠,因为妊娠后期中止妊娠相当困难,常常只能通过行剖宫手术或人工引产术来中止妊娠,将大大增加出血和感染机会,死亡率明显增高。因此,选择理想的中止妊娠时机(前3个月内),对于患结核病孕妇显得尤为重要。

婴儿对结核菌感染具有高度敏感性,应积极预防婴儿感染及其发病。对于母亲分娩时仍是活动性肺结核时期,则应将婴儿立即隔离,待母亲合理化疗后,痰菌转阴,才能母婴同室。同样活动性肺结核病妊娠妇女所生婴儿,在未排除宫内感染结核病之前,也应将婴儿与其他婴儿隔离。
五、结核性脓胸
胸膜因受结核菌感染而发生胸膜腔积脓,称为结核性脓胸。结核性脓胸同时再感染化脓菌则成为混合性脓胸。结核性脓胸因发生经过和病程不同,可以分为急性脓胸和慢性脓胸。根据胸膜受累范围,又可分为全脓胸、局限性脓胸及多房性脓胸。结核性脓胸是结核病中最严重的病症之一,与肺结核密切关联。目前在经济发展滞后特别是缺医少药的贫困农村仍有不少结核性脓胸患者,而且往往合并有其他细菌感染,严重威胁着人们的健康和生命。
(一)结核菌侵入胸膜腔的途径
1.直接侵入 结核性脓胸绝大多数为肺结核病灶破溃后,结核菌侵入胸膜腔所致。特别是靠近胸膜的肺结核干酪样病灶直接侵入或破溃至胸膜腔,胸膜下的结核性空洞破裂,造成自发性气胸和结核性脓胸,多数病例同时伴有支气管胸膜瘘和混合感染。
2.血行感染 原发感染后肺实质干酪样病变中结核菌或纵隔淋巴结、胸壁淋巴结病变中结核菌经血循环感染胸膜。
3.淋巴结结核 纵隔、胸壁或支气管淋巴结结核向胸腔溃破,可形成结核性脓胸。
4.骨结核 脊椎结核形成椎旁脓肿,胸骨、肋骨或肋软骨结核的脓肿,溃向胸腔可形成结核性脓胸。
(二)胸部手术并发症 如肺切除、淋巴结结核摘除、胸壁结核切除或胸膜剥离术等偶有胸膜腔感染,形成结核性脓胸或混合性脓胸。
(三)医源性因素
1.上述结核病变因误诊延误治疗或抗结核治疗不规则致使病情恶化,由以上途径形成结核性脓胸。
2. 结核性胸膜炎, 急性期未能及时处理或不洁胸穿也可发展成为结核性甚至混合性脓胸。
3.上述胸部手术,因手术操作处理不当形成支气管胸膜瘘,造成胸膜腔感染,形成脓胸。
六、胸壁结核
胸壁结核是指胸壁软组织、肋骨、肋软骨及胸骨发生的结核病变,常继发于肺或胸膜结核,以青少年和年老体弱者多见。据有关资料报道,胸壁结核病人年龄最大71岁,最小13岁,胸壁结核同时患有肺结核、结核性胸膜炎者占47.3%;患有淋巴结核占21.4%;患泌尿生殖结核占16%;脊柱、四肢结核占12.8%;未发现有结核病的占2.5%。随着结核病化疗的进展,胸壁结核的患病率虽有下降,但胸壁结核仍为常见病。
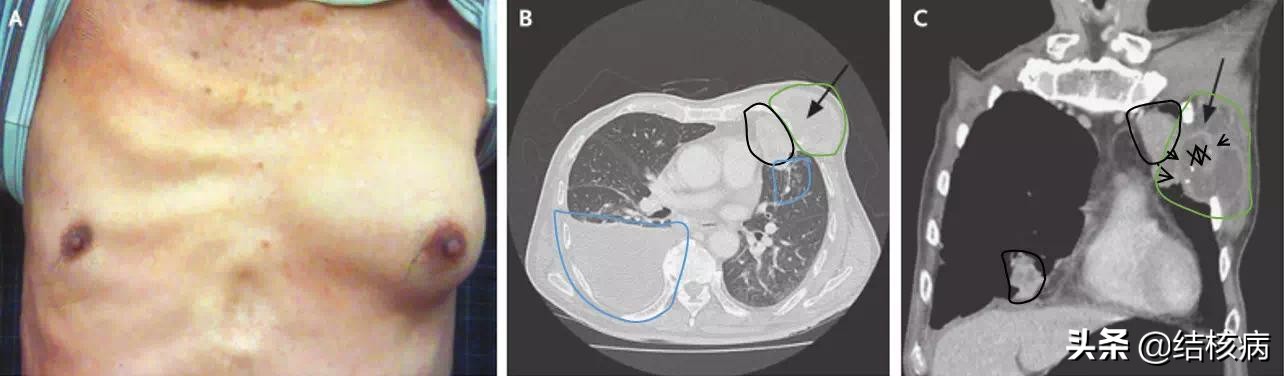
结核感染使胸壁软组织发生干酪样坏死、化脓,形成结核性脓肿,病变为一慢性过程。结核菌主要经过下列途径侵入胸壁:①绝大部分经淋巴途径。肺结核、胸膜结核、胸椎结核、纵膈结核、腋窝淋巴结结核病灶内的结核菌经由淋巴管感染肋间淋巴结或胸骨旁淋巴结。组织呈干酪样坏死、化脓形成冷脓肿。脓肿破溃后,由于大量脓汁向周围压迫与灌注,而形成不规则的窦道。向肌层浅表溃破,与皮下形成隆起,甚至溃破到皮肤表面,造成经久不愈的慢性窦道。脓汁亦可穿透肋间肌,向内、外侵及。向内可在壁层胸膜外形成脓肿,向外可穿通至肋骨前方的软组织,形成哑铃状脓肿,甚至肋骨或胸骨感染骨质破坏。②肺和胸膜结核及颈部淋巴结核可直接波及肋间或胸壁软组织。③尚有少数患者为结核性脓胸手术时,如污染胸壁创面;或肋骨外伤;或结核菌经血循环进入肋骨或胸骨,引起结核性骨髓炎,进而形成骨膜下脓肿。
七、支气管扩张
支气管扩张症(以下简称支扩)是肺结核常见的并发症。肺结核是支气管扩张症最常见的原因之一。无论是儿童原发性肺结核,还是成年晚期慢性纤维性肺结核、支气管内膜结核、肺不张及胸膜炎等均可引起程度不同的支扩。病人不合理化疗或化疗不彻底,发生化疗失败和病情复发,形成复治病人。久而久之最后成为晚期慢性病例,发生支扩等并发症是其必然的结果。此种病人往往发生痰中带血或咯血,甚至危及生命,是值得重视的问题。
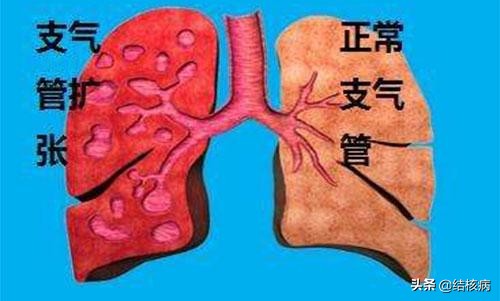
八、肺不张
肺不张是肺内的部分或肺完全无气,因而不能膨胀,肺容积缩小,称之为肺不张。可发生在一侧肺、一肺叶或一肺段。早期大部分是可逆的,治疗及时肺可以复张。若持续时间较久,大量纤维组织增生,广泛的纤维化,使肺体积缩小,形成肺萎陷则为不可逆性。肺不张不是一个独立疾病,而是某些胸部疾病的合并症。根据统计结核所致右肺中叶综合症者占16%。20~40岁患者肺不张中肺结核所致者占86.7%。所以,肺结核支气管淋巴结核或支气管内膜结核,是肺不张常见的原因之一,肺不张亦是肺结核常见的并发症。在结核科临床上需要与其他原因所引起的肺不张,特别是恶性肿瘤所致肺不张进行鉴别诊断。以防误诊和误治。
九、支气管哮喘
支气管哮喘(以下简称哮喘)是有嗜酸性粒细胞、肥大细胞和T淋巴细胞等多种炎性细胞参与的气道慢性炎症。其主要临床特征是气道的高反应性和气道阻塞。结核病人常常因各种原因并发哮喘,其发病率比健康人高5倍。治疗重点亦从单纯缓解气道平滑肌痉挛转为预防治疗炎症为主的中和治疗措施。
本病的病因是极其复杂的。多认为是一种基因遗传病,受遗传因素和环境因素双重影响有关。
1.遗传因素 早期研究认为哮喘是单基因遗传病。目前大多数学者认为是一种多基因遗传病。
2.激发因素 哮喘的形成和反复发作是许多复杂因素综合作用的结果。如特异性吸入物(尘螨、花粉、真菌、动物毛屑等)和(或)非特异性吸入物(硫酸、二氧化硫、氯、氨等),以及感染(细菌、病毒、支原体)、食物(鱼、虾、蟹、蛋等)、气候寒冷、精神紧张、情绪激动和某些药物等激发因素都可诱发哮喘。
3.结核病 特别是晚期重症肺结核,由于肺部广泛性破坏,纤维组织增生,往往合并肺内感染,或由于结核菌菌体本身直接作用结果,以及抗结核化疗中使用药物的不良反应都可引起哮喘样症状。
十、慢性阻塞性肺病
慢性阻塞性肺病(COPD)是一组慢性气道阻塞性疾病的总称。不论在我国或是国际上均属常见多发病,老年人尤其易患此病。近年来,随吸烟人数增长其发病率、病死率显著增高,世界各国对COPD皆极为重视。欧洲呼吸学会(ERS)及美国胸科学会(ATS)先后都制订了COPD的诊治指南,我国学者为与国际接轨,根据我国实际情况于1997年也制订了中国的诊治规范,即慢性阻塞性肺病(COPD)诊治规范,加强对此病的防治。