《2020年全球癌症统计报告》显示,世界范围内子宫颈癌年新发病例604,127例,年死亡病例341,831例,其中我国子宫颈癌年新发病例109,741例,年死亡病例59,060例,发病率和病死率呈双上升趋势,严重威胁女性生命健康。
01_本共识推荐级别及其代表意义

02_老年女性终止子宫颈癌筛查的标准 推荐意见: 老年女性属于HPV感染暴露人群,绝经后雌激素水平降低,机体免疫功能下降,HPV自然清除率降低,HR-HPV持续感染机会增加,应重视老年女性子宫颈病变筛查。初次规范筛查后,总筛查时间为10年,且既往无CGIN和CIN2+以上病史时,连续3次细胞学结果阴性或连续2次HR-HPV和细胞学双阴性,末次筛查时间在5年以内,可终止筛查。若既往筛查不规范,推荐继续筛查直至达到终止筛查标准(推荐级别:2A类)。
03_老年女性子宫颈病变筛查方法
子宫颈癌筛查的基本原则主要分为3阶梯筛查:第1阶梯为HPV联合TCT筛查或单一HPV筛查;第2阶梯为阴道镜检查;第3阶梯为阴道镜指导下的组织病理检查。HPV和TCT检测技术及方法已广泛应用于子宫颈病变的筛查。在我国部分地区仅使用TCT进行筛查,而多数地区联合使用HPV和TCT检测进行筛查。 推荐意见: 结合病史和体征,推荐适当放宽转诊阴道镜检查的指征。老年女性子宫颈病变筛查时,为提高CIN2+级筛查敏感度,具有以下情况时推荐应用p16/Ki-67细胞双染色法分流:细胞学ASC-US、LSIL;非16/18型HRHPV阳性但TCT阴性;不同病理医生之间的诊断意见不一致;细胞学检查判读结果异常高于组织学检查结果异常(推荐级别:2A类)。
04_老年女性子宫颈病变筛查的管理 HPV和TCT筛查异常管理
参照《中国宫颈癌筛查及异常管理相关问题专家共识(一)》和2019年版ASCCP指南中转诊阴道镜检查的指征:
(1)HR-HPV阴性,TCT>ASC-US、ASC-H、子宫颈高度鳞状上皮内病变(HSIL)、非典型腺细胞(atypical glandular cell,AGC)、原位腺癌(AIS)、子宫颈癌。
(2)HPV16和(或)HPV18阳性,无论TCT结果如何。
(3)HR-HPV非16/18阳性,TCT≥ASC-US、LSIL、ASC-H、HSIL、AGC、AIS或明确为癌。
以下几种检查结果即时CIN3+的风险大于25%,可选择快速治疗,但需充分的阴道镜评估,也可接受阴道镜下活检:
(1)HR-HPV阳性,特别是HPV16/18阳性,细胞学HSIL。
(2)HR-HPV阳性,细胞学ASC-H。
(3)HR-HPV阳性,细胞学AGC。
(4)细胞学AIS。
如果初次HR-HPV阴性,TCT为ASC-US,建议1年后复查;由于老年女性TCT筛查效力减低,本共识建议适当补充p16/Ki-67双染色法检测。若为阳性,推荐直接进行阴道镜检查及子宫颈活检;若TCT为阴性或p16/Ki-67双染色法检测为阴性,排除其他妇科疾病后,仍有阴道流血或妇科检查提示子宫颈异常者,需行阴道镜检查及子宫颈活检。
如果初次HR-HPV阳性(非HPV16/18阳性)而TCT无异常,建议1年复查(可适当缩短复查时间),也可补充进行p16/Ki-67双染色法检测,若阳性可直接进行阴道镜检查、子宫颈活检及ECC;如果HR-HPV持续阳性,建议阴道镜检查、子宫颈活检及ECC。
老年女性以HR-HPV为基础的子宫颈病变筛查及异常管理流程见图1;HR-HPV联合TCT为基础的子宫颈病变筛查及异常管理流程见图2。

图1 老年女性以HR-HPV为基础的子宫颈病变筛查及异常管理流程
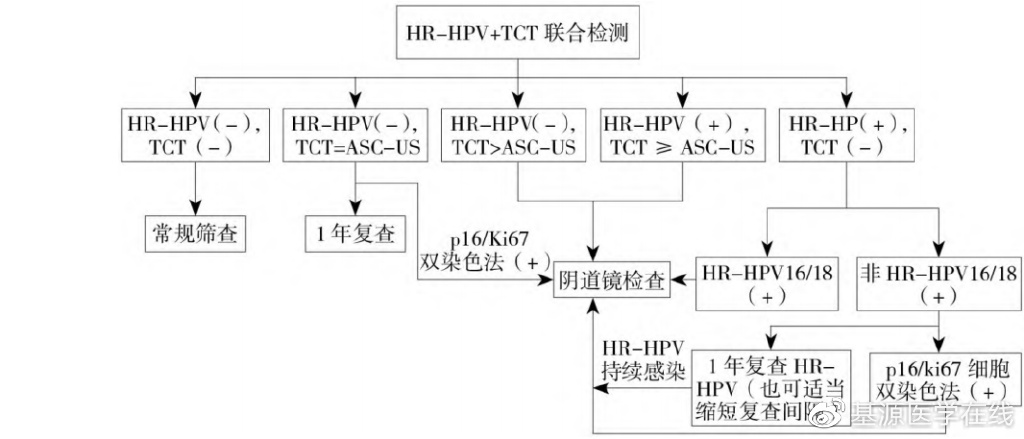
图2 老年女性HR-HPV联合TCT为基础的子宫颈病变筛查及异常管理流程
推荐意见: 老年女性HPV自然清除率低,要重视基于HR-HPV为主的筛查策略。常规筛查推荐HPV检测间隔为1年;若HR-HPV阳性者,筛查间隔时间可适度缩短并适当放宽转诊阴道镜检查及子宫颈活检(包括ECC)指征(推荐级别:2A类)。
05_ 老年女性阴道镜检查的特殊性及处理措施
老年女性子宫颈、阴道的生理特征性改变,如阴道萎缩、狭窄、粘连、弹性差或阴道壁膨出,使用窥阴器暴露不满意;阴道镜检查时醋酸白上皮表现不典型,子宫颈外口针尖样Ⅲ型转化区,容易导致取材困难或漏诊等。Yang等研究发现,子宫颈鳞状上皮越薄,HSIL的特征越不明显,当子宫颈鳞状上皮厚度>441μm时,阴道镜下检出HSIL的灵敏度为94.4%;当子宫颈鳞状上皮厚度为0-139μm时,阴道镜下检出HSIL的灵敏度仅为31.3%。因此,需要充分评估老年女性阴道镜检查的指征及特殊性,在检查前需进行充分有效的沟通。若合并老年性阴道炎,需要进行预处理,待阴道局部条件改善后,再行阴道镜检查及活检。操作时注意手法轻柔,利用一些小技巧充分暴露子宫颈,比如专用小号窥阴器、避孕套或橡胶手套套在窥阴器上帮助避开遮挡的阴道壁。患者体位采用双手垫于臀下,必要时可采用膝胸卧位,甚至可以选择在静脉麻醉下进行。
阴道镜检查前局部应用雌激素预处理能够提高检查的敏感度和特异度。老年女性子宫颈和阴道上皮菲薄,往往可见上皮下毛细血管。阴道镜检查时,辅助醋酸或碘染色呈非特异性改变,影响检查的敏感度和特异度。若无雌激素局部应用禁忌,本共识推荐阴道局部使用雌激素制剂3-4周,改善子宫颈及阴道萎缩、狭窄和弹性,既能减轻患者阴道镜检查/活检操作过程中的不适感,还可有利于取材,提高阴道镜检查/活检取材准确率。
·阴道镜指导下子宫颈活检及ECC
阴道镜指导下多点活检(colposcopy-directed biopsies,CDB)是对筛查异常者明确病变程度的重要手段。绝经后子宫颈转化区多为Ⅲ型,阴道镜检查/取材往往不满意,诊断准确率降低,漏诊率高。文献报道年龄≥50岁、绝经后、Ⅲ型转化区与CDB诊断不足有关,3次或3次以上活检能够提高CDB的准确性。Boulanger等研究发现,绝经后子宫颈癌前病变累及子宫颈管的比例为44%,提示绝经后子宫颈管内子宫颈癌前病变或子宫颈癌的风险增加。因此,子宫颈活检时应同时关注子宫颈管。ECC作为子宫颈活检的补充手段,可用于评估子宫颈管内阴道镜难以直视的部位,明确是否存在子宫颈管内病变。
·关注阴道病变
子宫颈转化区和子宫颈管均是阴道镜检查关注的重点部位,同时强调不能忽略阴道穹隆及阴道壁的全面检查,对可疑部位多点活检。He等研究发现,CIN合并高级别阴道上皮内瘤变(vaginal intraepithelial neoplasia,VaIN)的概率高达17.2%-22.6%,也有文献报道5.5%的VaIN进展为阴道癌。子宫颈病变和阴道病变之间存在一定相关性,尤其是50岁以上的患者。据此,本共识推荐对于HSIL及以上的老年女性应同时注意观察阴道壁,并对可疑病变进行活检。
推荐意见: 阴道镜指导下子宫颈活组织检查是诊断老年女性子宫颈癌及癌前病变的重要手段。老年女性阴道镜检查及子宫颈活检难度增加,诊断准确率低,易漏诊,需重视子宫颈管内病变的评估。推荐老年女性阴道镜指导下子宫颈活检时行ECC检查,并注意观察阴道壁病变,必要时同时进行多点活检。子宫颈、阴道萎缩明显且无雌激素使用禁忌者,推荐阴道局部应用雌激素制剂预处理,以提高阴道镜指导下活检的准确率,降低漏诊率(推荐级别:2A类)。